Traitements. Insémination
Les femmes célibataires et les couples féminins homosexuels sont un groupe sélectionné de patients dont le pronostic est meilleur que celui chez les couples hétérosexuels infertiles. On ne peut pas considérer infertile un couple féminin homosexuel ou une femme célibataire. Il s’agit d’une population tout simplement sans partenaire masculin; les considérer comme des patients infertiles est donc une erreur. Pour cette raison, les taux de réussite sont généralement plus élevés dans cette population.
Nous disposons d’une équipe médicale qui parle français afin que nos patients francophones puissent choisir de suivre leur traitement à Barcelone (Espagne).
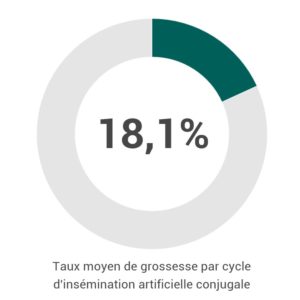
TAUX DE GROSSESSE INSÉMINATION ARTIFICIELLE (*)
| IAC Sperme du partenaire | IM<35 | IM 35-39 | IM≥40 |
| Grossesse / cycle | 19% | 17,4% | 10% |
| Grossesse clinique / cycle | 16,5% | 15,4% | – |
| Taux de naissance vivante / cycle | 14,0% | 15,4% | – |
(*) Résultats globaux (ils varient en fonction de l’âge de la patiente)
1. Ce qu’il faut savoir avant l’insémination:
Tous les traitements de fertilité sont stressants et très difficiles à endurer émotionnellement. Il est de la plus haute importance d’avoir recours à un bon soutien psychologique et émotionnel avant, pendant et après ces traitements. Chaque fois qu’une femme prend la décision d’avoir un bébé, la première chose sur sa liste devrait être la recherche d’information.
Qu’est-ce que la stimulation ovarienne?
La stimulation ovarienne consiste à stimuler le développement de 1- 3 follicules au lieu d’un seul et les faire ovuler au moment précis où le sperme est injecté dans l’utérus.
Qu’est-ce qu’un follicule?
Le follicule se trouve dans l’ovaire, là où il se développera et où l’ovule (cellule en attente d’être fécondée par un spermatozoïde) mûrira.
Combien de temps dure la phase de stimulation ovarienne?
Généralement, environ 9-14 jours. Pendant ces jours des examens échographiques pour évaluer l’évolution de la stimulation seront pratiqués, afin de modifier, le cas échéant, la dose de la médication. Ces contrôles peuvent être effectués à tout moment de la journée et ils peuvent être adaptés aux horaires de travail des patients.
Quel est le protocole de stimulation le plus approprié pour chaque patient?
Le protocole sera établi en fonction notamment de l’âge du patient, de la morphologie des ovaires, du profil hormonal, de la masse corporelle, de la réponse à la stimulation lors des cycles précédents, s’il y en a eu, et de notre expérience.
Chaque patient possède des caractéristiques uniques et les médicaments et le dosage utilisés seront évalués par le personnel médical en fonction de ces caractéristiques.
Quels sont les risques de l’insémination?
Les principaux risques sont les suivants:
- Grossesse multiple. Il y a entre 20% et 25% de grossesses gémellaires. Le risque de triplés est très faible (<5%), et dans ce cas là, il est possible d’avoir recours à la réduction embryonnaire.
- Grossesse extra-utérine, ce qui signifie que l’embryon s’implante en dehors de la cavité utérine. Son incidence est de 2-3% après l’insémination.
- Le syndrome d’hyperstimulation ovarienne. Il y a une augmentation excessive de la taille des ovaires et l’abdomen se distend. Les patientes avec des ovaires de morphologie polykystique présentent le risque le plus élevé, même si le risque de cette complication est très faible dans les inséminations.

Médecin de l’Année en Procréation Médicalement Assistée 2019
L’avis de la Dr. Marisa López-Teijón
« “Toxics are breaking our balls”. Under this motto, we want to alert about the environmental pollution caused by chemical toxics, which is the main cause of the worsening of the males’ sperm quality. Our scientific studies confirm it: they show that the causes classically attributed to this worsening (such as stress, tight pants, alcohol, etc.) are a myth and that the origin of the problem are indeed chemical toxics (endocrine disruptors)”. Lire plus.
2. Le jour de l’insémination
Dois-je être accompagnée?
Le jour de l’insémination artificielle, il n’est pas nécessaire d’être accompagnée. Même s’il est recommandé pour des raisons émotionnelles, vous n’êtes pas forcée de venir avec quelqu’un d’autre.
Combien de jours dois-je rester à Barcelone?
Pendant le traitement, il faudra réaliser un certain nombre de contrôles folliculaires moyennant des échographies. Ceux-ci nous aideront à calculer combien de follicules seront obtenus et quel est le risque de grossesses multiples existant.
L’idéal est d’avoir le dernier contrôle folliculaire à Barcelone et deux jours plus tard, l’insémination. Le jour de l’insémination il n’est pas nécessaire de se reposer, vous pouvez donc prendre l’avion le jour même. Au total, il est conseillé de rester trois jours à Barcelone.
3. Après l’insémination
Faut-il suivre un traitement après l’insémination?
Le traitement indiqué consiste à prendre un ovule de progestérone (par voie vaginale) toutes les 12 heures jusqu’au test de grossesse. L’objectif est de préparer de manière optimale l’endomètre à recevoir l’embryon.
Quel genre de vie est conseillé jusqu’au jour du test de grossesse?
Il est possible de mener une vie normale. Après l’insémination, il n’y a plus de contrôles à faire, il faut juste attendre. Les jours après l’insémination, une douleur comparable à celle de la menstruation peut apparaître, tout comme des petits saignements sans importance. Nous vous recommandons de rester occupée et optimiste.
Quand saurais-je si la grossesse est unique ou gémellaire?
Deux semaines après le test de grossesse, il faudra faire une échographie vaginale. À ce moment, vous pourrez voir le sac gestationnel dans la cavité utérine et savoir combien de sacs y a t-il.
Dois-je me soigner de façon spéciale si la grossesse est due à une insémination?
Non. La grossesse obtenue à travers une insémination ne comporte pas de risques, n’ayant donc pas besoin de soins particuliers.
Y a t-il plus de chance de fausse couche dans les grossesses dues à une insémination?
La seule raison pour laquelle on pense qu’il y a un risque accru de fausse coche est parce que les femmes qui se soumettent à une insémination tendent à être plus âgées et parce que nous détectons les grossesses dès le premier jour, dont certaines n’auraient pas été détectées si elles n’avaient pas été obtenues au moyen d’un traitement.
Est-ce que les inséminations peuvent être effectuées tous les mois?
Oui, on peut les faire sans délai d’attente, car il n’est pas nécessaire de se reposer entre chaque cycle de traitement. Avant le début de chaque cycle, on évaluera s’il faut modifier ou pas le protocole de la stimulation ovarienne.
Combien de cycles d’insémination peuvent être réalisés?
Selon les statistiques, 90% des patients tombent enceintes dans les quatre premiers cycles. Par conséquent, si aucun succès n’a été obtenu au bout de trois ou quatre cycles, il faudra changer la technique.
Qu’est-ce que je peux faire si je ne tombe pas enceinte après l’insémination?
Il peut y avoir d’autres facteurs de la stérilité qui ne sont pas corrigés avec des inséminations. Il est indiqué de faire un cycle de FIV où nous observerons la qualité des ovocytes et la capacité du sperme fécondant, ainsi que les caractéristiques des embryons.