Fausses couches à répétition: causes, diagnostic et traitement
Une fausse couche est une expérience très triste et, si elle se répète, elle peut être traumatisante. Environ 15 % des grossesses se terminent par une fausse couche avant la neuvième semaine de grossesse.
On parle de fausses couches à répétition lorsque deux ou plusieurs grossesses non évolutives se produisent. Dans ces cas, chaque fausse couche augmente la probabilité de récidive lors des grossesses suivantes, car elle indique l’existence d’une cause commune.
Altérations génétiques
Les anomalies chromosomiques de l’embryon sont la cause la plus fréquente des fausses couches à répétition : elles représentent 50 à 60 % des cas. Ce pourcentage augmente avec l’âge de la femme. Ces anomalies peuvent apparaître pendant la formation de l’embryon et peuvent être héritées du père ou de la mère.
Environ 4 % des couples ayant fait des fausses couches à répétition présentent une anomalie chromosomique dans le caryotype de l’un des parents. Le caryotype est analysé par une prise de sang. C’est la représentation des chromosomes d’une personne disposés selon leur morphologie et leur taille. Chaque cellule possède 46 chromosomes, 23 paires héritées de la mère et 23 du père.
Les anomalies chromosomiques affectent souvent la structure du caryotype : soit un morceau manque, soit un morceau supplémentaire est présent. Chez le parent porteur, l’altération est en équilibre, mais elle peut être transmise de manière déséquilibrée.
La grande majorité des fausses couches sont dues à des altérations du nombre de chromosomes de l’embryon parce que le spermatozoïde et/ou l’ovule n’ont pas la dotation chromosomique appropriée. Selon des études réalisées à l’Institut Marquès, dans le meilleur des cas, c’est-à-dire les embryons provenant de donneuses d’ovocytes et de donneurs de sperme, près de la moitié d’entre eux présentent des anomalies chromosomiques. Cela semble beaucoup, mais la reproduction humaine n’est pas très efficace.
Le pourcentage d’embryons anormaux augmente avec l’âge de la femme, 78 % des embryons des patientes de 40 ans étant altérés.
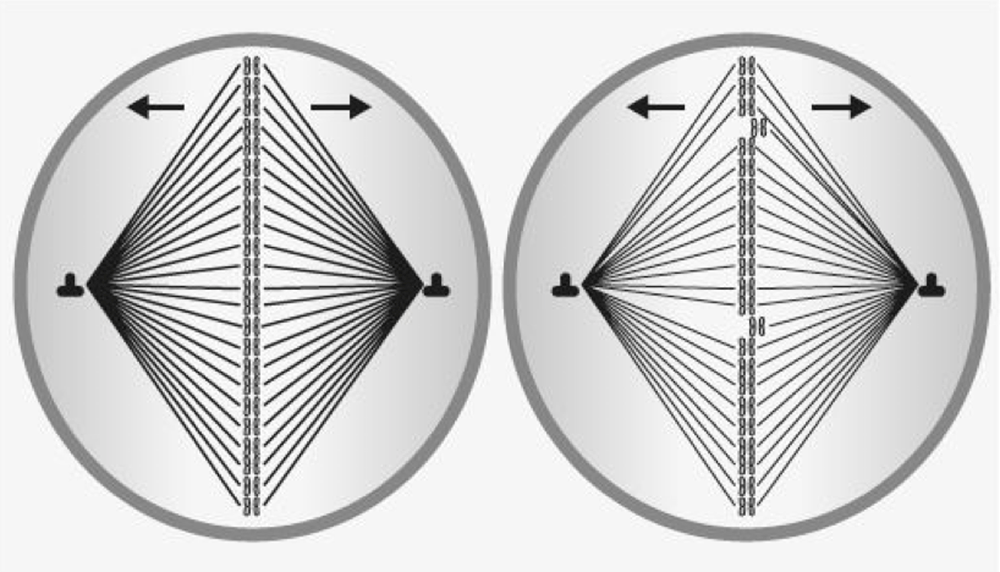
Dans le noyau de l’ovule, après l’ovulation, les 46 chromosomes sont placés face à face pour se séparer. Les filaments qui les lient entre eux sont libérés, et il reste 23 chromosomes. Avec l’âge de la femme, le passage du temps provoque des altérations de ce processus (chez les jeunes femmes, les bâtonnets qui les séparent efficacement sont résistants. Avec l’âge, ils deviennent plus faibles et peuvent se briser comme les filaments d’une ampoule électrique). Par conséquent, il peut rester des chromosomes supplémentaires (si c’est le 21, cela conduira au syndrome de Down) ou moins, ce qui entraîne des échecs de fécondation ou des embryons avec des altérations génétiques qui seront le plus souvent des fausses couches précoces.
Le risque de fausse couche pour une femme de 35 ans est de 20%, de 40% à 40 ans et de 80% à 45 ans. Cependant, l’âge ovarien ne correspond pas toujours à l’âge chronologique.
Pour connaître le risque d’avoir une autre fausse couche, il faut étudier la réserve ovarienne de la patiente en faisant une analyse de l‘hormone antimüllérienne (calculez votre âge ovarien dans ce lien) et pour exclure qu’elle soit due à des anomalies dans la dotation chromosomique du sperme, une étude dans le sperme appelée FISH. On pourrait ajouter au FISH l’étude de la méiose et les études de fragmentation de l’ADN double brin.
Le traitement indiqué en cas de fausses couches répétées dues à des altérations génétiques est la Fécondation In Vitro avec analyse génétique des embryons (PGT). De cette façon, seuls les embryons sains sur le plan chromosomique sont transférés dans l’utérus de la mère.
Dans le cas d’une fausse couche, nous pouvons déjà déterminer une cause génétique possible par une simple analyse de sang.
La cause la plus fréquente de fausse couche est l’altération des chromosomes de l’embryon. Une analyse de sang de la patiente permet désormais de déterminer le caryotype de l’embryon non évolutif en 4 jours.
Dès que l’embryon est implanté, l’ADN embryonnaire se retrouve chez la mère, de sorte que l’analyse peut être effectuée lors de toute fausse couche, même avec seulement une semaine de retard.
Il s’agit d’une grande avancée car lorsque cette étude est réalisée sur les restes abortifs, par curetage ou biopsie du chorion, les échecs sont nombreux lorsqu’il s’agit d’obtenir le résultat et, de plus, l’échantillon peut avoir été contaminé par l’ADN de la mère.
A l’Institut Marquès, nous effectuons dans notre propre clinique le prélèvement de l’échantillon de sang pour réaliser l’analyse « PregnancyLoss« . Le coût total est de 480 euros.
- Syndrome des Antiphospholipides : se produit lorsque le système immunitaire produit par erreur des anticorps qui augmentent la probabilité de formation de caillots sanguins. Elle est considérée comme responsable de 10 à 15 % des fausses couches. Elle est également appelée Thrombophilie Acquise.
- Hypothyroïdie auto-immune, thyroïdite de Hashimoto : dans cette maladie, le système immunitaire attaque la thyroïde et l’empêche souvent de produire des quantités suffisantes d’hormones thyroïdiennes. Ces hormones sont liées au cycle ovarien et à l’implantation de l’embryon.
- La maladie cœliaque : une maladie auto-immune dont les symptômes les plus courants sont des douleurs musculo-squelettiques chroniques, des maux de tête et une fatigue physique et mentale.
- D’autres facteurs immunologiques tels que le génotype KIR, le typage HLA-C, les cellules NK (natural killer cells) et les anticorps antiparentaux ont été mis en relation avec des fausses couches et des échecs d’implantation, mais il n’existe AUCUNE preuve scientifique. Des études expérimentales ont été réalisées et, à l’heure actuelle, on considère qu’elles ne doivent pas être analysées, et encore moins traitées.
- Le Syndrome des Antiphospholipides est diagnostiqué avec des anticorps anti-cardiolipine (ACA), des anticorps anticoagulants lupiques (LA) et des anticorps anti-bêta2-glycoprotéine.
- L’Hypothyroïdie Auto-immune se présente avec une hormone T4 basse et une TSH élevée. Les anticorps testés sont les anticorps anti-thyroglobuline (TgAb) et les anticorps anti-peroxydase thyroïdienne (TPO).
- La Maladie Cœliaque classique se manifeste par des diarrhées, des vomissements, une digestion lourde et, chez les enfants, une petite taille et un poids insuffisant. Chez les adultes, les symptômes de la maladie cœliaque sont généralement différents, les symptômes extra-digestifs étant plus fréquents. Le diagnostic est complété par un test d’anticorps pour la maladie cœliaque.
- Le Syndrome des Antiphospholipides nécessite une évaluation personnalisée en termes de doses d’acide acétylsalicylique et d’anticoagulants tels que l’héparine de bas poids moléculaire. 80 % des patients répondent à ce traitement, mais 20 % présentent un syndrome réfractaire aux antiphospholipides. Le pronostic est moins bon mais, dans ces cas, le traitement est associé à des corticostéroïdes.
- L’Hypothyroïdie Auto-immune est traitée par des pilules d’hormones thyroïdiennes. Les niveaux doivent être surveillés pendant la grossesse car ils ont tendance à fluctuer. Nous pourrions ajouter que chez les patients présentant des taux élevés d’Ac anti-TPO et anti-TGL, nous recommandons également d’ajouter l’aspirine au traitement par les hormones thyroïdiennes.
- La Maladie Cœliaque est contrôlée par l’élimination des aliments contenant du gluten.
La Thrombophilie héréditaire est une prédisposition génétique à une coagulation sanguine accrue. Elle est due à des variantes génétiques des protéines impliquées dans la coagulation. En conséquence, des thrombus peuvent se former. Ils se situent généralement dans les jambes mais peuvent se détacher et provoquer une thromboembolie pulmonaire.
La grossesse induit chez toutes les femmes un état d’hypercoagulabilité, il s’agit d’un changement physiologique destiné à prévenir les hémorragies lors de l’accouchement. Chez les patients atteints de thrombophilie, une thrombose peut apparaître dans le placenta, réduisant la vascularisation du fœtus et provoquant des fausses couches. Elles présentent également un risque plus élevé de thromboembolie post-partum.
Le test standard pour le diagnostic de la thrombophilie génétique est un test sanguin pour la protéine C, la protéine S, l’antithrombine III et le facteur V de Leyden. Mais ce test ne peut identifier que 20% des cas. L’étude du profil génétique des thrombophilies permet de détecter 85 % des patients atteints de cette maladie.
Le traitement des patients atteints de Thrombophilie génétique est effectué sur une base individualisée avec de l’Héparine de faible poids moléculaire.
Malformations utérines congénitales dans lesquelles l’utérus est très petit et/ou déformé et d’autres dans lesquelles il existe un septum fibreux qui divise la cavité utérine en deux « Uterus septum ». L’incidence de ces malformations est de 0,3 % dans la population générale et d’environ 4 % chez les patientes ayant fait une fausse couche.
- Les utérus doubles, bicornués, unicornués, septés et hypoplasiques sont associés à un taux plus élevé de fausses couches en raison d’une diminution du volume utérin, d’anomalies de la distension du myomètre et d’altérations des sécrétions endométriales dues à un défaut de vascularisation.
- Un utérus en forme de T. Utérus en forme de T : la cavité utérine est généralement de forme triangulaire, mais chez certaines femmes, elle est en forme de T, avec une cavité tubulaire plus étroite à la base.
- Les fibromes qui se trouvent à l’intérieur de l’utérus « fibromes sous-muqueux » peuvent entraver la placentation et les grands « fibromes intramuraux » qui déforment la cavité utérine peuvent augmenter le risque de fausse couche.
- Synéchies utérines. Il s’agit d’adhérences entre les parois de l’utérus. Ce sont des cicatrices pathologiques qui sont dues à des séquelles d’opérations telles que le curetage, l’hystéroscopie pour la résection de fibromes, de polypes ou de septa. Il existe différents degrés. Lorsqu’ils sont très graves, on parle de « syndrome d’Asherman ». Ils peuvent entraver la croissance de l’endomètre et la patiente peut avoir des règles très peu abondantes ou même ne pas avoir de menstruations. Ils peuvent provoquer la stérilité en obstruant le passage des spermatozoïdes ou de l’embryon et peuvent provoquer une fausse couche en entravant la placentation.
Les altérations de l’utérus sont diagnostiquées au moyen de :
- L‘échographie classique, l’échographie tridimensionnelle (3D) permet de voir plus de détails.
- Hystérosalpingographie HSG. Ce test est réalisé en radiologie. Elle consiste à injecter par le col de l’utérus un produit de contraste qui remplit la cavité utérine et dessine la forme de sa cavité interne.
- Hystéroscopie. Elle consiste en l’introduction d’une optique très fine à travers le vagin et le col de l’utérus. Il est relié à une caméra vidéo et nous permet de voir la cavité utérine sur un écran.
- Malformations. Il n’a pas été démontré que la correction chirurgicale d’une malformation utérine diminue le taux de fausses couches. En outre, ces opérations peuvent laisser des séquelles dues à la formation d’adhérences cicatricielles et aggraver la situation. Elle n’est recommandée qu’en cas d’utérus septal très marqué chez des patientes ayant de mauvais antécédents obstétriques. Il n’est pas indiqué d’opérer un utérus en forme de T.
- Myomes. Pour améliorer l’évolution de la grossesse il est indiqué d’enlever ceux qui se trouvent à l’intérieur de l’utérus « sous-muqueux » et « intramuraux » de grande taille qui déforment la cavité utérine. Dans ces cas, lorsque la femme désire une nouvelle grossesse, l’embolisation des fibromes est contre-indiquée.
- Synechiae. Si elles sont légères, elles sont facilement retirées par hystéroscopie chirurgicale. S’ils sont importants, comme dans le syndrome d’Asherman, le pronostic est moins bon, il est généralement nécessaire de réaliser plusieurs hystéroscopies chirurgicales et il existe un risque de complications, de reformation, ou de ne pas pouvoir libérer toute la cavité utérine.
Idées fausses sur les avortements répétés
Altérations hormonales
Les troubles thyroïdiens et le diabète, s’ils sont contrôlés médicalement, ne sont PAS une cause de fausse couche. Il n’existe pas non plus de preuve scientifique que l’hyperprolactinémie ou l’insuffisance du corps jaune le soient.
Autres causes et fausses couches répétées de cause inconnue
Il existe des infections telles que la listériose qui, au cours du premier trimestre de la grossesse, peuvent provoquer une interruption de grossesse, mais les infections ne sont PAS une cause de fausse couche à répétition.
- Le stress intense affecte la régulation du cortisol et des catécholamines et peut réduire l’apport d’oxygène au fœtus, provoquant un retard de croissance fœtale, mais n’est PAS une cause de fausse couche.
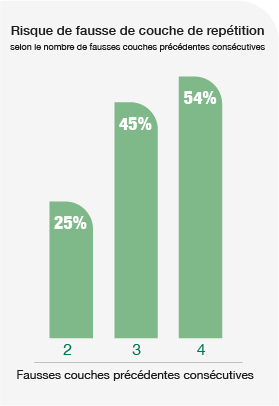
Chez de nombreuses patientes qui ont fait des fausses couches, on ne connaît pas la cause, même si des tests de diagnostic sont effectués. Il y a encore beaucoup de recherches à faire à cet égard, mais l’important est de savoir si cela va se reproduire. Selon la littérature, le risque de fausse couche est de 25% avec 2 fausses couches consécutives antérieures, de 45% avec 3 fausses couches consécutives antérieures et de 54% avec 4 fausses couches consécutives antérieures. Ceci est au niveau des statistiques générales mais il existe des causes qui augmentent ou diminuent ce risque : il est plus élevé si un syndrome des antiphospholipides est diagnostiqué et il est plus faible si l’on suppose qu’ils sont dus à un âge maternel avancé et que la grossesse suivante a lieu avec transfert d’un embryon analysé sur le plan chromosomique.
Le fait que, dans de nombreux cas, la cause soit inconnue et que la grossesse suivante se déroule normalement a donné lieu à toutes sortes de diagnostics et de traitements.
Au cours des dix dernières années, nous avons fait d’énormes progrès dans le diagnostic des fausses couches à répétition d’origine embryonnaire. Le grand défi consiste à améliorer le diagnostic des fausses couches à répétition d’origine maternelle. C’est toujours notre cheval de bataille en matière de recherche.

Médecin de l’année en médecine de PMA 2019
L’avis de la Dr. Marisa Lopez-Teijon
Je suis préoccupé par ce qui se passe dans ma spécialité avec la gestion des fausses couches répétées et des échecs d’implantation d’embryons en FIV. Comme nous ne savons toujours pas beaucoup de choses, il est devenu à la mode de faire toutes sortes de tests de diagnostic et de traitements sans base scientifique digne du chamanisme. Lire la suite